眼睑下垂(Ptosis)是眼科常见病症之一,表现为上睑缘位置低于正常范围,可能遮挡部分瞳孔,影响视力及外观,许多患者主诉眼部沉重、视野受限、眉毛抬高等问题,进而出现面部疲劳甚至头痛等症状,近年来,越来越多研究开始关注眼睑下垂与眼部疲劳之间的潜在联系,探讨其病因交叉、临床表现重叠及相互影响机制。
一、眼睑下垂的分类与病因
眼睑下垂依据其病因可分为先天性与后天性两类,
先天性眼睑下垂常因上睑提肌发育不良引起,
后天性眼睑下垂则分为神经源性(如动眼神经麻痹)、肌源性(如重症肌无力)、腱膜性(如与老化相关的提上睑肌腱膜松弛)及机械性(如肿瘤或外伤)等。
其中,腱膜性眼睑下垂在中老年人群中较为常见,表现为一侧或双侧眼睑轻度下垂,随着疲劳加重症状更为明显。
二、眼部疲劳的定义与临床表现
眼部疲劳(Asthenopia)是指由于长时间用眼导致的眼部不适综合征,常见于阅读、电脑使用或手机浏览等近距离视觉活动后,主要表现包括:
①、眼睛酸胀
②、干涩
③、灼热感
④、视物模糊
⑤、注意力下降
⑥、睡眠质量变差
部分患者还可能伴随眼睑沉重感和眨眼频率增加。
眼部疲劳的核心机制是睫状肌持续紧张与泪膜不稳定,导致眼表干扰与视觉系统疲劳。
三、眼睑下垂与眼部疲劳的关联机制
1. 解剖结构和功能负担的相互影响
上睑提肌与额肌共同协作维持眼睑开合状态,在眼睑轻度下垂的状态下,患者常无意识地抬高眉毛以维持正常视野,这会增加额肌负担,引发前额紧张及头部疲劳,间接造成眼部疲劳感加重。
2. 视觉干扰加剧调节负担
眼睑下垂遮挡部分视野,影响双眼视觉融合及调节功能,为保持清晰视觉,睫状肌需持续收缩,从而造成视觉疲劳与近视加深的风险。
3. 眼睑负重与眨眼功能障碍
下垂的眼睑可能影响正常眨眼频率与完整性,导致泪膜分布不均,诱发干眼症状,加重眼表不适与疲劳表现。
四、临床观察与案例分析
临床中,部分中老年患者主诉“眼睛累”、“总想闭眼”,实则为轻中度眼睑下垂所致,经上睑功能检查与裂隙灯观察可发现提上睑肌张力下降或腱膜松弛所引起的眼睑位移。
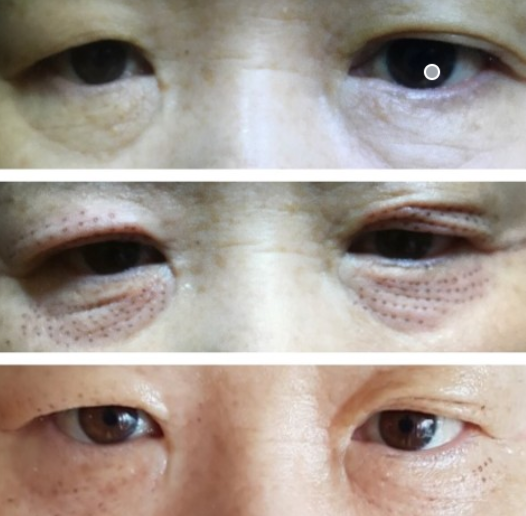
如某60岁女性患者,主诉近半年眼部疲劳加重,午后尤甚,检查发现双侧眼睑轻度下垂,眉毛抬高明显,前额皱纹增多,通过手术修复上睑位置后,主观疲劳感显著缓解,阅读时间明显延长。
五、治疗与干预措施
治疗眼睑下垂的方式主要依据病因确定,常见方法包括手术矫正、物理训练及配合用眼习惯调整,对于合并眼部疲劳者,需进行综合评估与多方面干预。
1. 手术治疗(如上睑提肌腱膜折叠术)
适用于中重度下垂并影响视野或造成面部疲劳的患者。
2. 视觉行为调整
减少近距离用眼时间,每30分钟休息1次,采用“20-20-20”原则:每20分钟看向20英尺外20秒。
3. 干眼管理
适当使用人工泪液、改善眨眼习惯,缓解因眼睑下垂引发的泪膜不稳定问题。
4. 表情肌放松训练
通过按摩与热敷缓解额肌、眼轮匝肌等长时间紧张状态,减轻面部与眼部疲劳。
六、预防建议与日常管理
①、规律作息,减少熬夜对眼部肌肉的过度损耗;
②、均衡饮食,补充维生素A、B族等营养元素,维持肌肉神经功能;
③、合理光源使用,避免强光直射或暗光阅读;
④、定期进行眼部检查,尤其是有下垂家族史或长时间使用电子设备人群。
美容百科温馨提示:
眼睑下垂与眼部疲劳之间存在多层次的交互关系,虽然两者分别源于解剖结构异常与视觉行为负担,但在临床表现及发展路径上高度重叠,科学判断疲劳来源、合理干预眼睑状态,对改善视功能、提升生活质量具有重要意义。
眼部健康不仅关乎外观,更直接影响视觉效率和大脑认知能力,建议广大人群提高对眼睑下垂的认知,出现持续性眼部疲劳时,应考虑是否伴有解剖性改变,并及时就医评估处理。